※この技術は、2016年から保険適用になりました。
(脊髄損傷を適応としたものは保険適用。胸髄損傷を適応としたものは先進医療)
一度脊髄が重大な損傷を受けると、手足の運動や感覚が障害され、生涯車椅子生活を強いられることになり、日常生活に大きな支障をもたらすのが脊椎損傷です。日本では毎年5000人以上が交通事故や高所からの落下、転倒などで脊髄を損傷し、特に近年は高齢者が転倒し、脊髄を損傷する例が増えています。今や、患者数は10万人を超えるといわれています。その車椅子患者に希望を与える治療法として関係者の間で注目されているのが、鼻の中(鼻腔)の嗅粘膜(きゅうねんまく)を脊髄に移植して、機能の回復を目指す治療法です。2012年、「自家嗅粘膜移植による損傷脊髄機能の再生治療」として先進医療に認められ、大阪大学医学部附属病院が実施施設に認定されました。
脊髄は背骨の中を通っている神経線維の束で、脳からの指令を身体各部に伝え、また身体各部からの信号(感覚)を脳に伝えています。脊髄を含む中枢神経は、手足にある末梢神経とは違って、一度壊れると非常に再生しにくい性質があります。脊髄が損傷を受けると、傷害された部位から下方へ脳の指令が伝わらなくなり、下方からの信号も脳に伝わらなくなります。そのため傷害された部位によって四肢の運動や感覚が麻痺し、排便や排尿にも障害が起こることがあります。脊髄機能の回復には、リハビリテーションが最も効果の高い治療法です。しかし、その効果にも限界があります。また慢性期の脊髄損傷自体を治す治療法は現在のところ確立していません。
そこで新たに期待されているのが、神経細胞を移植して損傷組織を再生する治療法です。大阪大学医学部脳神経外科の吉峰俊樹教授と岩月幸一講師らの研究チームは、07年から自家嗅粘膜移植の臨床研究を開始し、その安全性と効果を検討してきました。
鼻腔の上の方にある嗅粘膜には、においを感じとる神経細胞が集まっています(図1参照)。この嗅粘膜の神経は、脊髄と同じように中枢神経ですが、再生する能力を持っています。これは嗅粘膜には神経細胞の再生に必要な幹細胞と嗅神経鞘細胞(さやさいぼう)があるためといわれています。
その性質を利用して、患者の嗅粘膜を脊髄の損傷部位に移植し、脊髄機能の回復を目指す試みが始まりました。ポルトガルの国立エガス・モニツ病院では、両下肢完全運動麻痺の慢性期脊髄損傷患者20人に自家嗅粘膜移植治療を行い、良好な治療効果を報告しています(Lima, C. et al. Neurorehabil Neural Repair, 2010)。患者の年齢は19〜37歳、受傷後の期間は18〜19カ月で、20人のうち頸髄損傷が17人、胸髄損傷が7人でした(重複あり)。患者の嗅粘膜を脊髄の損傷部位に移植し、術後リハビリテーションを行った結果、11人に四肢の機能の回復が認められました。
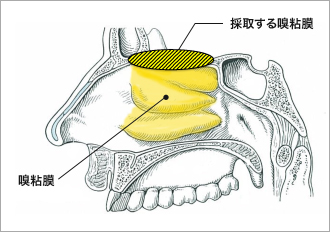
大阪大学の研究チームは、ポルトガルの研究チームと同じ方法で、自家嗅粘膜移植治療を行っています。これまでに、両下肢完全運動麻痺の19〜40歳の脊髄損傷患者4人がこの治療を受けました。患者の受傷後の期間は約1年半から24年以上とさまざまです。治療の結果、4人全員が体幹の支持性(姿勢の保持など体の安定性のこと)を向上させ、「両手を離しての生活動作が楽になった」「エレベーターのボタンを押す動作が楽になった」「長時間座って事務作業ができるようになった」、また「寝返りが打てるようになり、体のバランスが保てるようになった」など、日常生活が改善されています。
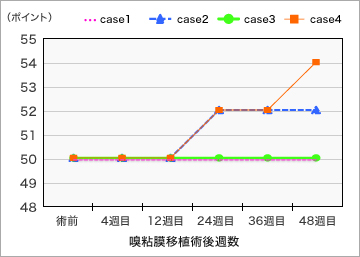
さらに4人のうち2人は運動機能の回復も見られました。運動機能の評価には、脊髄損傷標準分類(ASIAスコア)が使われます。上肢と下肢の計10個の運動について、5段階(0:全く動かない〜5:正常に動く)で点数化するもので、左右で合計100点満点になります。4人中2人では、術後24週でASIAスコアの改善が認められました(図2参照)。
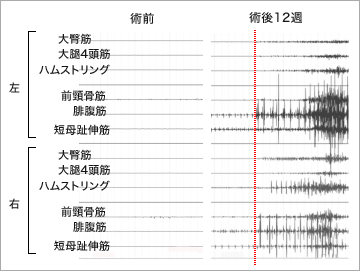
筋肉の活動性を見る筋電図では、術前には波形が見られなかった臀部(でんぶ)の筋肉(大臀筋)や大腿部の筋肉(大腿四頭筋、ハムストリング)、下腿部の筋肉(前脛骨筋、腓腹筋)、足の筋肉(短母趾伸筋)に、術後は活動を示す波形が認められました(図3参照)。
つまり完全運動麻痺だった状態から術後半年で運動機能が一部回復し、さらに4人のうち1人は自分の意思で膝を曲げたり、伸ばしたりすることが可能になりました。さらに、下肢の筋肉には筋電図波形が見られなかった人でも、腹部の筋肉(腹直筋)などで筋肉の収縮が出現しており、それにより体幹支持機能が改善したのではないかと研究チームは考えています。
なお、この自家嗅粘膜移植治療では自分の嗅粘膜を取るため、嗅覚に異常が起こるのではないかと心配されますが、これまでの研究で嗅覚は術後半年までに回復しています。そのほか安全性には特に問題は見られていません。
自家嗅粘膜移植治療は、以下の条件を満たした方が対象となります。
治療はまず、手術で背中側から脊髄の損傷された部位を除去します。その後、内視鏡を用いて鼻腔の嗅粘膜を取り出します。そして脊髄の損傷部位に、嗅粘膜を移植し、傷を閉じて手術を終わります。手術の後は、体の回復を見ながら運動などのリハビリテーションを開始します。専門施設で少なくとも48週間のリハビリテーションを行います。
治療にかかる入院はおよそ1カ月。先進医療に係る費用は75万2000円、保険給付される費用は112万7000円になります。
自家嗅粘膜移植治療は、再生力のある嗅粘膜を脊髄の損傷した部分に移して、機能の回復を期待するもので、慢性期の脊髄損傷の治療法として画期的な治療です。ただ、回復には個人差があり、脊髄がもと通りに再生するまでには至っていません。脊髄の機能も一部は回復しますが、完全ではありません。また長期間のリハビリテーションが必要であり、それが行える専門施設が限られているという難点があります。このため研究チームは、リハビリテーションのプログラムを含めた手順を見直し、新たに多施設共同の臨床試験を準備しています。これには、現在までに40人を超える応募があるそうです。