
がん関連遺伝子パネル検査
国立がん研究センター 中央病院
( 2018/05/18 )
※この技術は、2019年に保険適用になりました。
「がん」と一言で言っても、人によってがんにかかる原因が違うことが分かってきました。遺伝子を調べることで一人ひとりの“がんの個性”を明らかにし、適した治療を選ぶというのが、がんゲノム医療です。2018年4月から「がん関連遺伝子パネル検査システム」が先進医療に指定され、保険診療と併用できるようになりました。がん関連遺伝子パネル検査システムとがんゲノム医療の流れ、今後の展望などを、国立がん研究センター中央病院先端医療科長の山本昇先生に伺いました。
ポイント
※オンコパネル:国立がん研究センターが中心となって開発された遺伝子診断パネル。オンコロジー(がんなどの腫瘍の原因や治療を研究する学問分野)とパネルデータを組み合わせた造語
※標準治療:科学的な根拠に基づいて、現在利用できる最良の治療であることが証明されている治療
「ゲノム」とは、「gene(ジーン、遺伝子)」とすべての集合を表す「−ome(オーム)」を組み合わせた造語で、遺伝子に含まれる人体の設計図のような遺伝情報の全体を指します。ヒトの遺伝子は約2万5,000種類あると言われますが、この膨大な設計図の中からがんに関連する複数の遺伝子を選び出して調べることで、効果が大きく、副作用の小さい治療法を選ぶのが、がんゲノム医療です。
従来の臓器別のがん診療でも、1つの遺伝子を調べ、保険適用となっている薬と結びつける治療が行われてきました。さらに近年は、乳がん患者にみられる遺伝子の異常が胃がんでも見つかるなど、がんの種類が違っても同一の遺伝子異常ががんの発生に大きく影響をおよぼすことが分かってきました。特定の遺伝子だけではがんの特徴をつかめないため、多数の臓器の遺伝子を網羅的に調べる必要性が高まってきたのです。
加えて、遺伝子の塩基配列(※)を高速で読み出す「次世代シークエンサー(※)」と呼ばれる高性能の遺伝子解析装置が登場してから、短時間で多数の遺伝子を網羅的に解析することが技術的にも可能になりました。
※塩基配列:DNAの中にある、アデニン(A)、チミン(T)、グアニン(G)、シトシン(C)の4種類の塩基の並び方のこと。ヒトの遺伝情報を表す。
※シークエンサー:遺伝子の解析装置。シークエンスとは一般に「連続」「順序」を指す。
がんゲノム医療を提供するのは、遺伝子検査や臨床検査の実施体制、カウンセリング体制などの基準を満たす全国の「がんゲノム医療中核拠点病院」および連携病院で提供される予定(施設数は未定)です。他にもいくつかの施設が申請の準備を進めており、厚生労働省は段階的にすべての都道府県での提供を目指しています。
がんゲノム医療の中核を成すのが、多数の遺伝子を網羅的に調べる「がん関連遺伝子パネル検査システム」です。国立がん研究センター中央病院および研究所が日本人のがんの特徴を踏まえて開発した「NCCオンコパネル」と呼ばれる遺伝子診断パネルを活用して、がんに関連する12個の融合遺伝子(切れた2種類の遺伝子同士が入れ替わってつながるもの)を含む114個の遺伝子変異を1回の検査で調べることができるのが特徴です。
「遺伝子異常の現れ方やがんの種類の傾向などは人種によって違うので、日本人のがんの特徴に適したパネルが開発された意義は大きいと思います」と山本先生は話します。
がん関連遺伝子パネル検査の対象となるのは、原則として以下に該当する患者さんです。
・ 年齢が16歳以上。
・ 全身の状態が良好である。
・ 固形がんと診断されている。
・ 治癒切除不能または再発病変のある1または2の腫瘍。
1. 標準治療がない、または終了している、終了が見込まれる固形がん
2. 原発不明がん
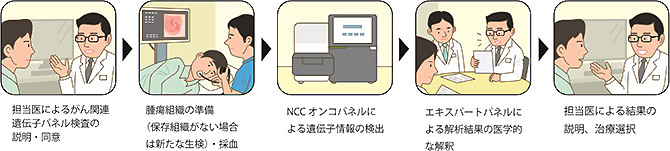
まずは担当医が、遺伝子や検査についてしっかりとインフォームドコンセント(説明と同意)を行い、その上で検査を実施し、当該患者さんのがん組織(腫瘍組織)が、解析可能か否かを確認します。古いがん組織(腫瘍組織)の場合は、解析はうまく進まないことも起こりうるため、できるだけ新しい組織が望ましく(目安は3年以内)、新たにがん組織の採取(生検)が必要になる場合もあります。
採取した組織(検体)と採血した血液の遺伝子変化を次世代シークエンサーで解析し、遺伝情報を読み出します。その結果を、「エキスパートパネル」と呼ばれる各分野の専門家が集まって検討し、解析結果の意義づけと、治療法の提案を行います。「エキスパートパネル」には、臨床の担当医、臨床検査を担当する医師、検体を見極める病理医、生物統計の専門家、臨床遺伝専門医や認定遺伝カウンセラーらが参加します。こうして完成した報告書を担当医に渡します。担当医はこれを基に、遺伝子異常や治療の選択肢などについて患者さんに説明します。
図 がん関連遺伝子パネル検査の流れ
多数の遺伝子を調べれば、子孫に遺伝する家族性腫瘍(※)の遺伝子変異が見つかる可能性もあります。患者さんには事前にそうした可能性を説明し、その場合は開示を希望するか確認していますが、結果をどのように伝えるかは担当医の判断に委ねられるため、慎重な対応が必要です。
遺伝子検査を受けてから結果が分かるまで約1ヵ月かかり、患者さんの自己負担費用は約47万円です。
がんが切除不能の状態であるなど、治療法がない患者さんにとって、治療の可能性が広がるのが、がん関連遺伝子パネル検査の最大のメリットです。ただし、費用が高額なことや、がん関連遺伝子パネル検査をしても必ずしも適した治療の選択肢が見つかるわけではないといった課題もあり、試行錯誤を繰り返しながら進んでいます。
万が一、家族性腫瘍に関連する遺伝子変異が見つかった場合は、カウンセリングなどのサポート体制も不可欠です。医療者側にもしっかりと説明できる知識や技術が求められますので、教育プログラムの準備も進められています。また、今後さらに進むと予想されるがんゲノム医療に備えて、病理組織の採取・保存についてのガイドラインができるなどの動きもあります。
将来的には、がんのなりやすさや病状の経過の予測が進む可能性はありますが、現時点でがんゲノム医療が標準治療に代わって優先される治療というわけではありません。「治療につながるかどうか」という意味では、どのタイミングで遺伝子検査を受けるかも重要です。がんがかなり進行して全身の状態が悪化してからでは難しいですが、治療の開始からすべての患者さんが高額な費用をかけて受けるべきものでもありません。担当医は、どのタイミングで、どのような患者さんが遺伝子検査を受けるべきかを見極めることが重要です。

国立がん研究センター 中央病院 先端医療科長 山本昇先生
国立がん研究センター中央病院では、2013年から網羅的遺伝子検査プロジェクト「TOP-GEAR」研究を進めてきました。
これまでのTOP-GEAR研究では、効果的な(何らかの薬が効くとみられる)遺伝子異常が約50%の患者さんに見つかっていますが、適切な薬が開発されていない、臨床試験のタイミングが合わないなどさまざまな理由で、実際に薬を投与できた患者さんの割合は全体の10%程度にとどまっています。
がん関連遺伝子パネル検査を受けたからといってすべてのケースで遺伝子異常が見つかり、治療に結びつき、効果が表れるわけではありません。そこに至るまでにはいくつもの関門があります。まずは、どれだけアクショナブルな遺伝子異常が発見できるか、どのくらい治療につながるかを確かめることが目標になります。
今後は、近い将来の保険適用を目指して、他施設でも同様の品質が保たれた検査が提供できるかなど、有効性や安全性を評価していくことになります。
中長期的には、新しい薬の開発や遺伝子ごとの新たな臨床試験の組み方などを促進することにもつながると期待されています。