
( 2022/12/23 )
吉村紳一(よしむら・しんいち):写真左
内田和孝(うちだ・かずたか):写真右
ポイント
脳卒中は、発症後できる限り速やかに治療を始めることが大切です。病院到着前に現場で脳卒中の可能性や種類を見極めることができれば、適切な治療を行える病院に患者を搬送し、速やかに治療を行うことが可能です。兵庫医科大学では、病院前脳卒中病型判別システム「JUST Score」を開発しました。このJUST Scoreによって、治療開始までの時間が短縮したことが実証されています。どのようなシステムなのか、兵庫医科大学脳神経外科学講座の吉村紳一主任教授と兵庫医科大学脳卒中センターの内田和孝准教授に伺いました。
脳卒中は、血の塊(血栓)によって脳の血管が詰まる「脳梗塞」、脳の血管が切れて出血する「脳内出血」、脳の血管にできたこぶ(脳動脈瘤)が破裂して出血する「くも膜下出血」に分けられます。いずれも命に関わる可能性があり、救命できたとしても後遺症が残る場合もあることから、発症後は速やかに治療する必要があります。脳卒中は突然発症するため、脳卒中が疑われる症状(口元が歪んでいる、体の片側に麻痺がある、言語障害がみられるなど)が出た場合は、すぐに救急車を呼ぶことが大切です。
なかでも「時間との勝負」といわれているのが脳梗塞です。発症してから時間がたつと、脳の血流が長時間にわたって途絶えることで脳細胞が壊死してしまうため、治療が難しくなります。一刻も早く救急搬送して治療を開始することが鍵となります。特に、脳の太い血管(主幹動脈)での脳梗塞(主幹動脈閉塞)は、命に関わる可能性が高いため、一層速やかな治療が求められます。脳梗塞を発症してから4.5時間以内であれば血栓を溶かす薬による治療、8時間以内であれば血管にカテーテルを通して血栓を取り除く治療(血栓回収療法)が可能です。
※参考記事:広がる脳血管内治療の進歩と課題
前述した治療(血管内治療)を行える医療機関は限られています。血管内治療を行えない病院に搬送した後で脳梗塞が分かると、治療可能な別の病院に改めて搬送するために時間のロスが生じ、脳のダメージも大きくなります。脳梗塞が疑われる場合は、適切な病院に患者を搬送することが不可欠です。
救急隊員が現場で脳梗塞かどうか適切に見極めることができれば、血管内治療を行える医療機関に直接搬送でき、治療までの時間を短縮できます。こうした見極めは、経験に頼るところもありましたが、所定の項目を入力するだけで判別を行えるようなシステムがあれば、誰でも一定以上のレベルで適切な判断が可能になると考えました。そこで、兵庫医科大学脳神経外科学講座では、2018年7月に病院前脳卒中病型判別システム「JUST Score」を開発しました。
JUST Score は、2000人以上の患者データに基づいて、脳梗塞(主幹動脈閉塞・その他の脳梗塞)、脳内出血、くも膜下出血、脳卒中以外の疾患の可能性を予測します。2018年の開発時点で、複数の脳卒中の病型を予測できるシステムの開発は世界初でした。現在はデータがさらに蓄積され、約6000人分のデータをもとに予測するシステムになっています。
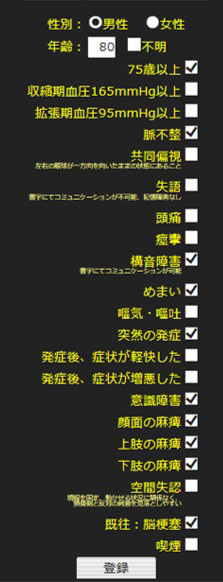
救急隊員は、スマートフォンやタブレットを使ってJUST Scoreを操作します。救急搬送される患者の年齢、血圧、不整脈や痙攣の有無など、21項目を入力すると、どの病気の確率が高いのかを示す円グラフが表示されます。同時に、救急隊員が一目で判断できるように、主幹動脈閉塞の可能性が高い場合は赤色、その他の脳卒中の可能性が高い場合は黄色、脳卒中の可能性が低い場合は緑色というように、結果が色分けされて表記されます(円グラフ下の文字部分)。
JUST Scoreの項目チェック画面
(内田准教授ご提供)
JUST Scoreによる判定結果のサンプル
(内田准教授ご提供)
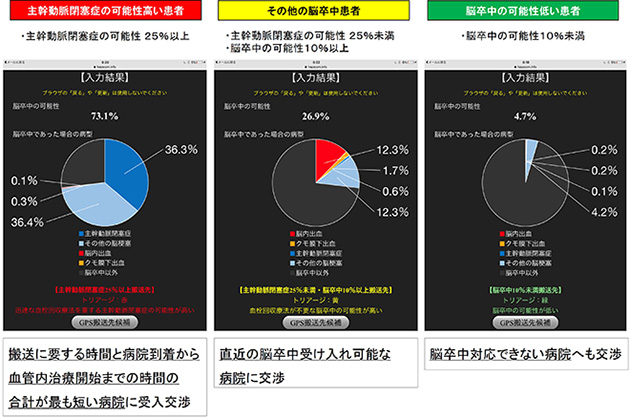
この結果に基づき、適切な治療を行える搬送先候補が現場から近い順に表示されるため、救急隊員はその中から搬送先を選択して連絡を取ります。搬送を受け入れる病院は、その日の患者受け入れ状況(患者の受け入れが可能か、何分以内に血管内治療が可能か、など)をJUST Scoreに登録しておきます。搬送先の病院には、判別結果の円グラフも共有されるため、事前にどのような患者が搬送されてくるのか把握し、準備しておくことが可能になります。
JUST Scoreのように、病院に搬送する前に脳卒中の可能性を予測するモデルに関しては、世界各国で研究が行われています。しかし、予測が的中するかどうかの研究はあっても、実際にどれだけ治療までの時間を短縮したのかを調査した研究はありませんでした。そこで兵庫医科大学では、JUST Scoreを導入する前後での変化を評価する世界初の調査を行いました。その結果、JUST Scoreによって脳梗塞の治療開始までの時間が11分短くなったことが分かりました。救急隊が搬送を依頼する交渉回数も減少しており、JUST Scoreの有効性が実証されました。
2018年の開発以降、JUST Scoreは現場の声に基づいて改良が続けられています。例えば、チェック項目を21項目から7項目に絞った簡易バージョン「JUST-7 Score」を開発しました。もっと簡単に判定できないか、という救急隊員の要望に沿って作成しました。特に、血管内治療を行える医療機関が比較的多い都市部の病院では、少しでも早く結果が出ることが重視され、少ない入力項目が好まれます。項目数を減らしても、判定の的中率は維持しています。
一方で、さらに高い精度が求められる地域もあります。例えば、離島や山間地域のように、医療機関が少ない地域です。ヘリコプターで遠くの病院に搬送しなければならない地域や、後から脳卒中だと分かった場合に別の病院に搬送するために長時間を要する地域では、間違いのない判定が求められます。そこで、機械学習モデルを導入したバージョンも開発しました。機械学習によって、従来のJUST Scoreよりも判定の精度が一段と高まることも実証されています。今後は、最新のデータを自動でリアルタイムに反映(AI化)できるようにする予定で、さらなる精度の向上が期待できます。
JUST Scoreは、現在広島市全域で導入されています。他に沖縄県、山口県、熊本県、岐阜県、三重県でも、一部の地域で使用されています。
日本だけでなく海外でも、JUST Scoreが役立つかもしれません。脳卒中の診断には、CTなどの画像診断機器が必要ですが、こうした機器が設置されている医療機関が少ない国もあります。そういった国にJUST Scoreを導入すれば、脳卒中の診断・治療が可能な医療機関を選んで的確に搬送できるようになるでしょう。