
雑音下の聞き取りに強い
残存聴力活用型人工内耳
( 2012/07/25 )
※この技術は、2014年から保険適用になりました。
「残存聴力活用型人工内耳(EAS)」は、音を増幅する補聴器と音を電気信号に変える人工内耳を併用することにより、音の聞き取りを改善する新しい補聴システムです。対象となる患者は、既存の補聴器では言葉の聞き取りが不十分で、従来の人工内耳は適応外だった高音急墜型あるいは漸傾型の高度感音性難聴の患者です。言葉の聞き取りが改善し、筆談が不要になる、電話ができる、後ろから話しかけられても聞き取れるなど円滑なコミュニケーションが期待できます。
EASの手術を含めた治療の流れについて説明しましょう。最初に、適応の可否を見極めるために言語聴取能(聞き取り能力)の検査を行い、補聴器のみでは聞き取りが不十分なことを確認します。その際、難聴の原因究明のために遺伝子検査も行います。EASの装用は片耳のみなので、検査の結果から聴力がより高い耳に装用します。
EASの手術は、通常の人工内耳の埋め込み術とほぼ同様ですが、電極の挿入法が特殊です。全身麻酔下で耳の後ろを10cm切開して側頭骨を削開。インプラントを側頭骨に埋め込み、電極アレイ(直径0.8mm、長さ24mm)を蝸牛内に挿入します。挿入は、正円窓という内耳の窓からアプローチします。通常は内耳の骨に穴を開けますが、EASでは正円窓の膜の切開にとどめるため蝸牛への負担が少なくて済みます。ただし正円窓からのアプローチは、蝸牛入口の組織を傷つけずに適切な角度で挿入するのが難しく、難易度が高い手技になります。また、蝸牛の有毛細胞(機械的な振動を電気的な信号に変える)を保護する目的で、術中・術後にステロイドを投与する点もEASの手術の特徴です。手術時間は2時間30分から3時間です。
入院期間は10日程度です。先進医療にかかる患者負担は、手術料として約14万円が必要ですが、装用する医療機器は製造・販売会社から臨床研究用として無償提供されます。このほかに入院費用など(保険診療)がかかります。
術後3週間目に初めて人工内耳を介した音を聞く「音入れ」をし、個々の患者の状態にEASの感度と音量を合わせるため、「マッピング」という機器の調整を行います。このとき個々の患者の残存聴力に応じて、補聴器で聞く低音と人工内耳で聞く高音の境界の周波数(クロスオーバー周波数)を設定します。EASでは低音域は肉声のように聞こえますが、高音域はどうしても人工的な音に聞こえます。このため、マッピングだけでなく患者自身の慣れも必要で、多少時間がかかります。とはいえ、特別な訓練が必要なわけではなく、日常会話やテレビ・ラジオのリスニングがちょうどいいリハビリになって、自然に慣れていくそうです。マッピングは3カ月程度で終了、その後は6カ月ごとに聴取能をチェックします。
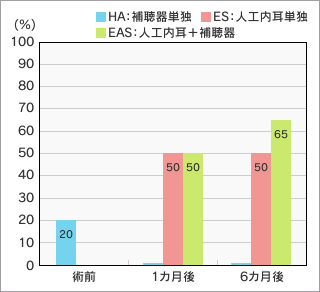
ア、カ、サ……といった単音節の聞き取りは、補聴器装用で20%だったのがEAS術後6カ月で65%に向上した
虎の門病院でEASを装用した症例を紹介しましょう。62歳の女性患者は、52歳頃から難聴を自覚し、徐々に進行。61歳のとき両側の平均聴力が100dB(デシベル)[85dB以上は重度の難聴]まで低下してしまい、EASの装用を決意しました。術前の検査結果から聴力が残っている右耳にEASを装用しました。
術後6カ月で、単音節の聞き取りは術前の補聴器装用の20%から65%に向上し、人工内耳単独の50%を上回りました(図1)。静寂下での文章の聞き取りについても、術前はほぼ0%で、口話法(相手の口を見て話を理解する方法)で相手が話している内容を読み取っていましたが、86%と良好な成績でした。同病院耳鼻咽喉科の熊川孝三部長は、「これだけ聞き取れれば、口話法に頼らず目を閉じてもほとんど聞き取ることができるでしょう。簡単な内容なら電話での会話も可能だと思います」と解説します。
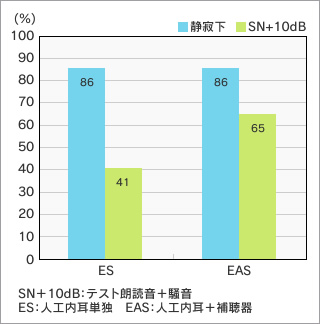
テスト朗読音の信号に環境騒音(10dB)を負荷した条件下では、EAS装用の聴取能が上回った
通常の人工内耳は雑音が入ると聴取能が大きく低下しますが、EASでは聴取能の低下が少なく済みました(図2)。EASの方が人工内耳単独よりも音質が良いという感想も得られています。低音域の聴力が残っている症例において、EASはこのように聞き取り能力を改善する新たな方法として期待できます。本治療は、これまでに虎の門病院で3例、国内で20例実施されています。
適応症例は、(1)急墜型あるいは漸傾型で、両耳が難聴になる両側性感音難聴であること、(2)補聴器装用時の単音節聴取能が静寂下65dBで60%未満という、2つの条件を満たす成人です。加えて、難聴は進行性であっても急性ではなく、緩やかに進行するケースに限られます。急激に進行して瞬く間に聴力を失ってしまえば、残存聴力を活かすEASを装用するメリットを十分に享受できないからです。したがって進行の程度は「2年間に10dB以内の低下」という基準があります。また、片耳の聴力が正常な場合は適応外になります。
本治療のデメリットとしては、通常の人工内耳と同様に、全身麻酔による手術のリスクが当てはまります。手術に伴う副作用や有害事象としては、内耳に電極を入れることによる一時的なめまいや耳鳴りの可能性があります。また、手技の際にごく近くを走る神経を傷つけてしまった場合は、一時的に味覚障害や顔面神経麻痺が起こる可能性がありますが、それを避けるために神経のモニタリングを行っています。
このほかMRIは原則避けることが望ましいとされています。というのも、人工内耳も同様ですが、EASの手術で埋め込むインプラントには磁石が付いており、磁石がMRI内に入ると磁場が干渉し合いMRIの診断画像が乱れるためです。ただし、現在標準とされている磁場強度1.5テスラMRIまでは人工内耳への影響が少ないため、受けることも可能です。
電極に対するアレルギー反応、機器の不具合、外傷による破損、十分な性能を発揮しなくなった場合は、機器の除去や入れ替え手術を行うこともあり得ます。ただし、虎の門病院では、これまでに入れ替え手術を行った症例はありません。
EASは、特に現役に近い働き方をしている人、筆談ではコミュニケーションに支障をきたすような人にとってメリットが大きいでしょう。「医療機関で聴力検査を行えば適応の可否が判明します。しかし、現実には、補聴器でどうにか聞こえるからとか、あるいは補聴器を外して筆談でやり取りしているなど聞こえが不十分でも妥協して受診していない人も少なくありません。EASのような治療法があることを、まずは知っていただきたい」と、熊川部長は結びました。