
再発性クロストリジオイデス・ディフィシル関連下痢症・腸炎に対する
滋賀医科大学医学部附属病院
( 2020/12/25 )
クロストリジオイデス・ディフィシル関連下痢症・腸炎(以下「CDI」)は、クロストリジオイデス・ディフィシル(以下「CD」)という菌が異常増殖することで生じる疾患です。院内感染が問題となる他、標準治療を行っても再発することが問題となっています。欧米では、この疾患に対して糞便微生物叢移植が有効と報告されており、日本でも2020年3月に先進医療として臨床研究が始まりました。糞便微生物叢移植の現状と今後の課題について、滋賀医科大学医学部消化器内科教授の安藤朗先生に伺いました。
ポイント
CDという細菌は、健康な人の5~15%の方が自然に保菌しているとされています。健康な状態で、腸内細菌のバランスが取れていれば、特に悪影響はありません。しかし、抗菌薬の内服などが原因で腸内細菌叢のバランスが崩れると、CDは異常増殖し、毒素を産生します。これによって生じるのが、CDIです。
CDは便の中に排出されるため、他の人に感染することがあります。発症するのは高齢者や基礎疾患のある人など体力が落ちている人が多く、院内感染が発生することも知られています。
日本では今のところ大規模な感染報告はありませんが、欧米では患者数が増加傾向にあります。例えば米国の2011年の統計では、約45万人がCDIを発症し、約3万人が死亡したと推定されています。また、欧米では毒性が強い細菌株(種類)が確認されており、この細菌株に感染すると重症化しやすいことが報告されています。
CDIを発症した場合、まず誘因となったと思われる抗菌薬の使用をできるだけ早く中止し、それからCDに効く抗菌薬(標準治療薬)を投与します。しかし、この標準治療薬を使っても、CDを除去しきれず、再発してしまう症例が多いことが問題となっています。また、今後CDが標準治療薬に対して耐性を持つようになる可能性もあります。「そうなった場合でも治療できるように、薬以外の選択肢が求められます」と安藤先生は話します。
2013年、再発性CDIへの救済措置として糞便微生物叢移植を実施したところ、91%の患者で有効だったという論文が、海外の医学雑誌に掲載されました。この論文が発表された後も、糞便微生物叢移植は80~90%という高い有効性が見込まれることが報告されており、欧米では既に治療ガイドラインにも「強く推奨される」あるいは「治療選択肢」として掲載されています。
一方、日本でも、いくつかの研究で糞便微生物叢移植の有効性が示されています。安藤先生も、4例の患者に対して糞便微生物叢移植を実施し、全員で有効性が認められたという論文を発表しています。しかし、糞便微生物叢移植の実施症例はまだ少なく、手技の標準化も不十分であることから、長期的な安全性評価が不十分と見なされており、治療ガイドラインでも「有効性のみをもって本治療を推奨することはできない」という記載にとどまっています。そこで、手技の標準化や安全性・有効性を検証するために、今回の先進医療が実施されます。
今回の先進医療は、再発性CDIの患者が対象となります。「再発性」とは、CDIを発症し、標準治療薬によって症状が一旦改善したにもかかわらず、1年間に2回以上の再発を認めるものと定義します。
患者には、糞便を提供してもらう健康なドナー候補者をご自身で確保してもらいます。除外基準(病原性のある細菌やウイルスを持っているなど)に該当しなければ、誰でもドナーになることができます。
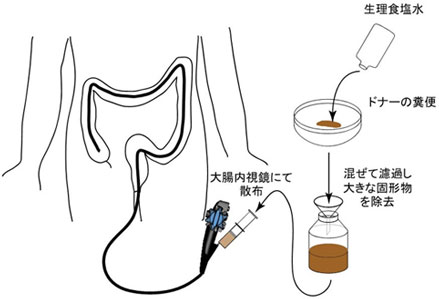
ドナーから提供してもらった便は、生理食塩水を加えて混ぜ、ろ過します。このろ過液を、大腸内視鏡を用いて患者の盲腸付近(難しい場合は内視鏡を無理なく挿入できた部位)に散布します。これが糞便微生物叢移植です。移植は通常、内視鏡検査と同じくらいの1時間程度で終了します。健康なドナーの微生物叢を移植することで、患者の腸内細菌のバランスが取り戻され、CDの異常繁殖が抑えられて、疾患が改善することが期待されます。
出所:国立大学法人滋賀医科大学
移植後は、約1年にわたって自覚症状のチェックや有害事象の調査などを継続します。もし移植後3ヵ月以内に再発が認められた場合は、もう一度移植を受けることができます。
滋賀医科大学でこの先進医療を受ける場合、患者の費用負担は以下の通りです(施設ごとに費用は変わります)。
● 初回糞便微生物叢移植:131,300 円(糞便微生物叢移植の実施費用+ドナーのスクリーニング費用+患者のスクリーニング・解析費用+初診時の人件費)
● ドナー不適格によるドナー変更の場合、ドナーのスクリーニング費用追加:79,600 円(ドナーのスクリーニング費用)
● 2 回目の糞便微生物叢移植(同一ドナー):9,200 円(糞便微生物叢移植の実施費用)
● 2 回目の糞便微生物叢移植(ドナー変更):93,800 円(糞便微生物叢移植の実施費用+ドナースクリーニング費用+初診時の人件費)
上記に加えて、保険診療の範囲で行われる診察・検査・投薬の費用が別途必要となります。また、ドナーの方は糞便移植実施前日に新型コロナウイルス感染症の PCR 検査を受けます。このPCR 検査費用(16,995 円)も患者にご負担いただきます(ドナーの方は費用負担なし)。

滋賀医科大学医学部消化器内科教授
安藤朗先生
今回の先進医療は、現在は滋賀医科大学で実施されている他、藤田医科大学、順天堂大学、金沢大学でも実施される予定です(準備中)。2024年6月末までに、4施設合計23例の患者への移植が計画されています。
腸内細菌への注目の高まりも相まって、糞便微生物叢移植は他の複数の疾患に対しても研究が進められていますが、全て研究段階にとどまっており、海外でもまだ実用化されていません。滋賀医科大学でも、過去に潰瘍性大腸炎に対する糞便微生物叢移植の研究を行っていましたが、効果は確認できませんでした。
しかし、CDIについては、現段階で唯一、海外で糞便微生物叢移植の効果が明確に示されています。今回の先進医療によって、日本でも症例が蓄積され、安全性・有効性が確認されて、多くの人が受けられる治療法となることが期待されます。